今年は全国的に春の訪れが遅かったようですが、昨日からは一変して暖かくなってきましたね。
ここ山形市でも昨日は最高気温が15度を超えて、4月中旬から下旬並みだったとか。
さて、こうなると花粉が心配になってきます。
昨日の記事では未だ「大量飛散なし。」と書きましたが、昨日の午後からはちらほらと飛び出したようです。![]()
今朝の東北地方の花粉飛散の様子ですが、宮城、福島などはかなり飛び始めているようですね。おそらく日中には山形でも多くなるのではないでしょうか。
花粉症の方は、早めに薬を飲み始めることで重症化が防げます!
是非、早めの受診を!
================================================
ブログランキングに参加しています!
宜しければご協力を!
(アイコンをクリックするとランキングのページにジャンプします。
そしてなんと!耳鼻科医に10ポイントが!!貴方の1-Clickがこのブログを救います!)
================================================
ここ山形市でも昨日は最高気温が15度を超えて、4月中旬から下旬並みだったとか。
さて、こうなると花粉が心配になってきます。
昨日の記事では未だ「大量飛散なし。」と書きましたが、昨日の午後からはちらほらと飛び出したようです。
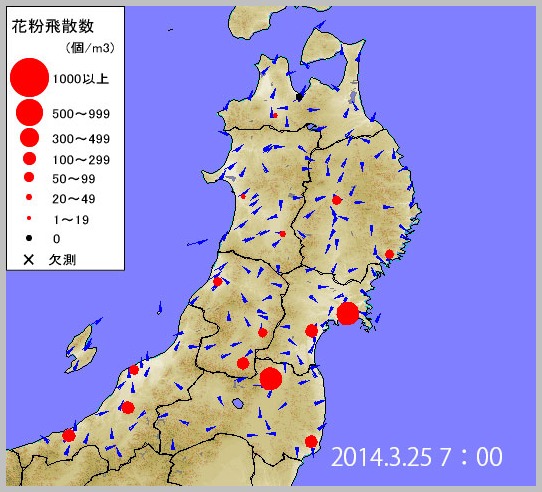
今朝の東北地方の花粉飛散の様子ですが、宮城、福島などはかなり飛び始めているようですね。おそらく日中には山形でも多くなるのではないでしょうか。
花粉症の方は、早めに薬を飲み始めることで重症化が防げます!
是非、早めの受診を!
================================================
ブログランキングに参加しています!
宜しければご協力を!
(アイコンをクリックするとランキングのページにジャンプします。
そしてなんと!耳鼻科医に10ポイントが!!貴方の1-Clickがこのブログを救います!)
================================================






 スギ花粉症のシーズンが近いということで、鼻の強化月間。今回は鼻の役割についてお話ししたいと思います。
スギ花粉症のシーズンが近いということで、鼻の強化月間。今回は鼻の役割についてお話ししたいと思います。 きょうは鼻水の量を調節している神経の話。
きょうは鼻水の量を調節している神経の話。

 扁桃は口から咽に入る途中、口蓋垂(いわゆるノドチンコ)からつながる前口蓋弓とその後ろの硬口蓋弓というヒダの間に、左右1個ずつあります。桃の実の種のような形をしているので、扁桃というようです。
扁桃は口から咽に入る途中、口蓋垂(いわゆるノドチンコ)からつながる前口蓋弓とその後ろの硬口蓋弓というヒダの間に、左右1個ずつあります。桃の実の種のような形をしているので、扁桃というようです。

 従来より、頻回に扁桃が化膿して腫れてしまう場合や、扁桃が原因で高熱が度々出る場合、
従来より、頻回に扁桃が化膿して腫れてしまう場合や、扁桃が原因で高熱が度々出る場合、 手術の実際ですが、表面麻酔、粘膜下への注射による麻酔の後に、陰窩へ金属の棒状の電極を差し込み、高周波という電流を10秒程度流して焼灼・凝固します。これを、目立った陰窩、それぞれに対して行います。
手術の実際ですが、表面麻酔、粘膜下への注射による麻酔の後に、陰窩へ金属の棒状の電極を差し込み、高周波という電流を10秒程度流して焼灼・凝固します。これを、目立った陰窩、それぞれに対して行います。 術後は扁桃のボリュームが縮小し、陰窩が浅くなります。
術後は扁桃のボリュームが縮小し、陰窩が浅くなります。


