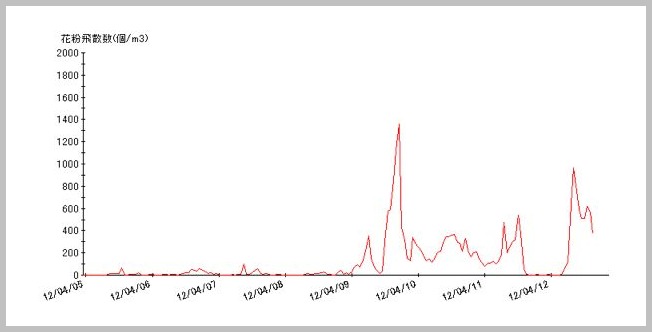
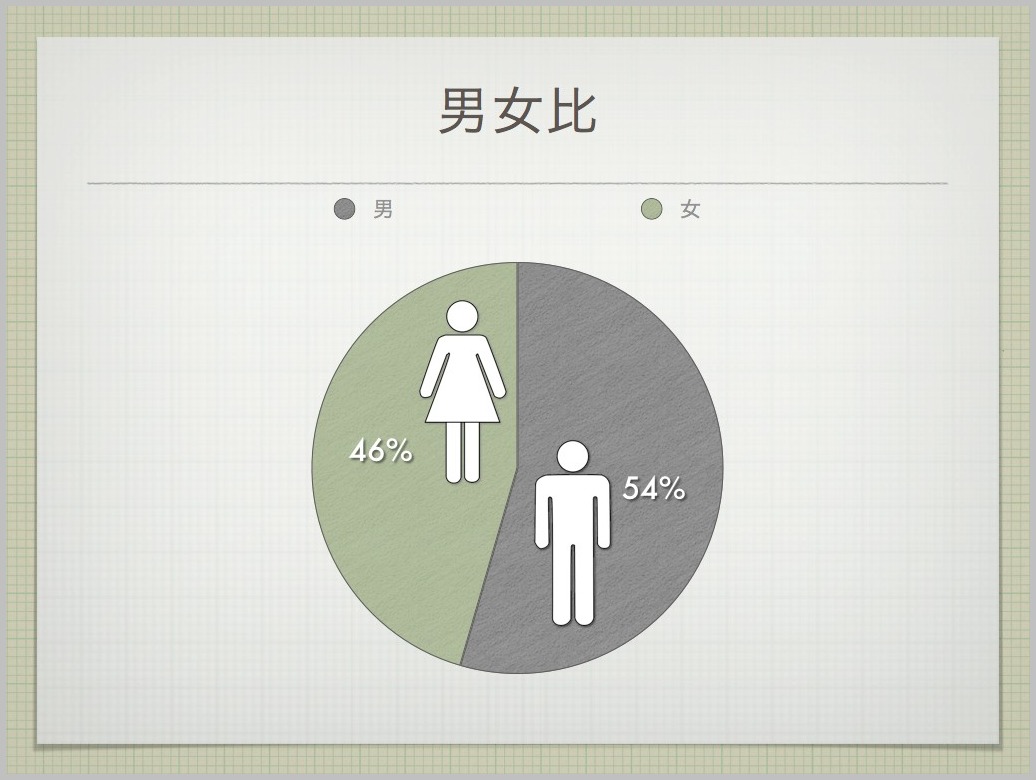
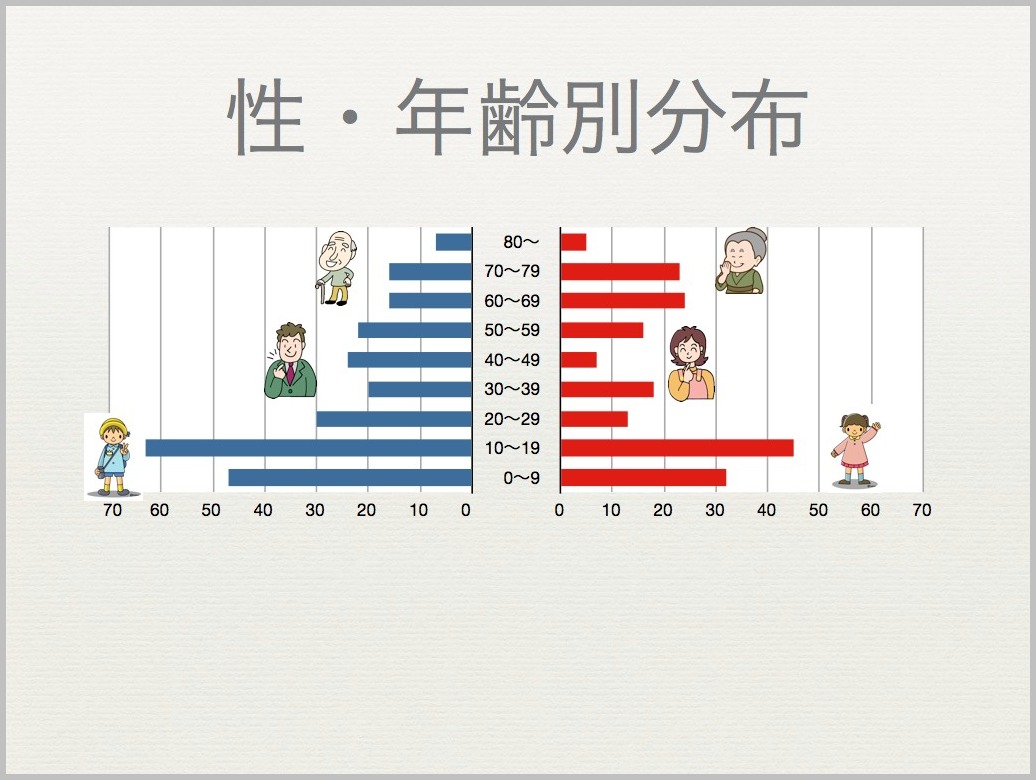
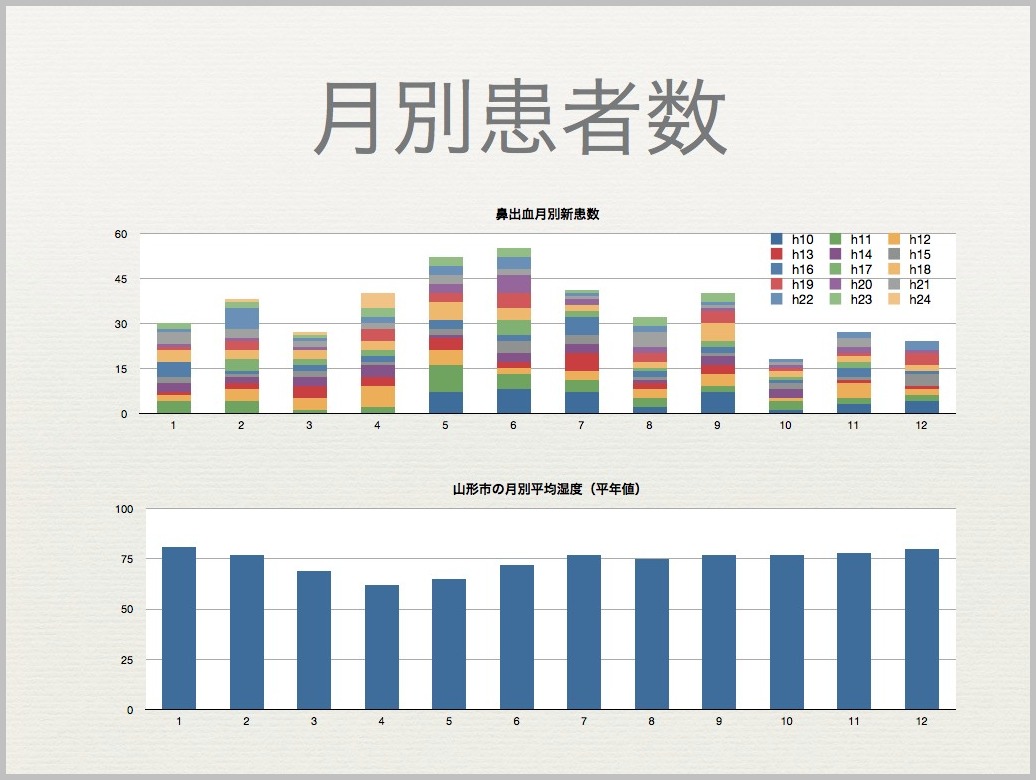
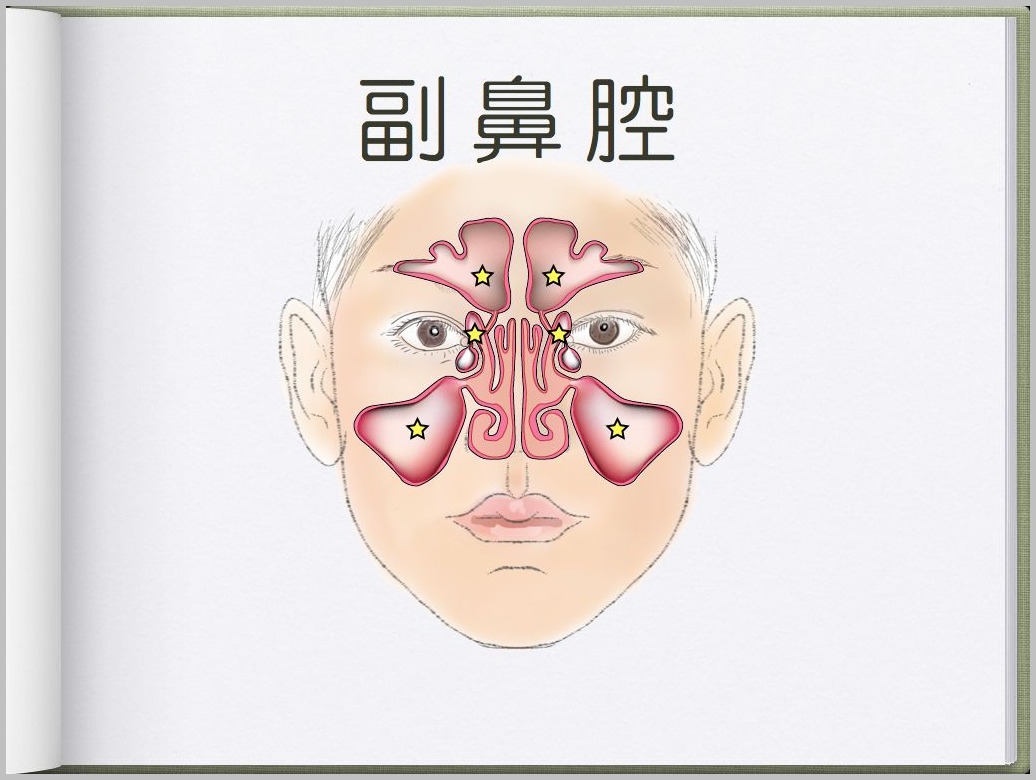
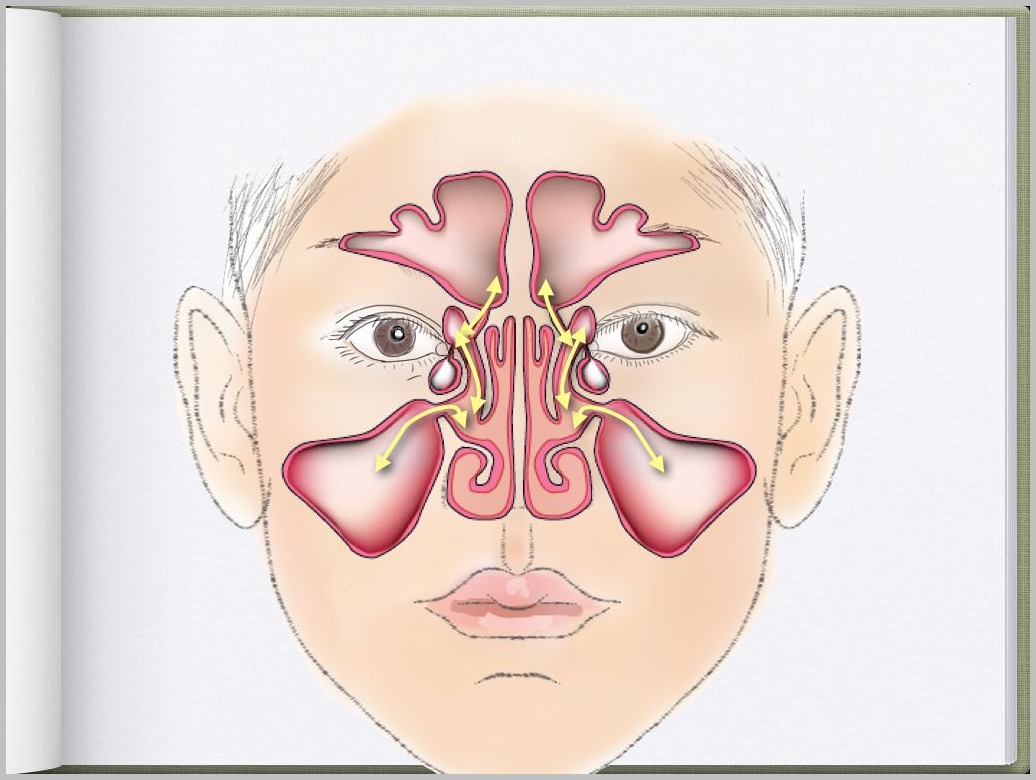
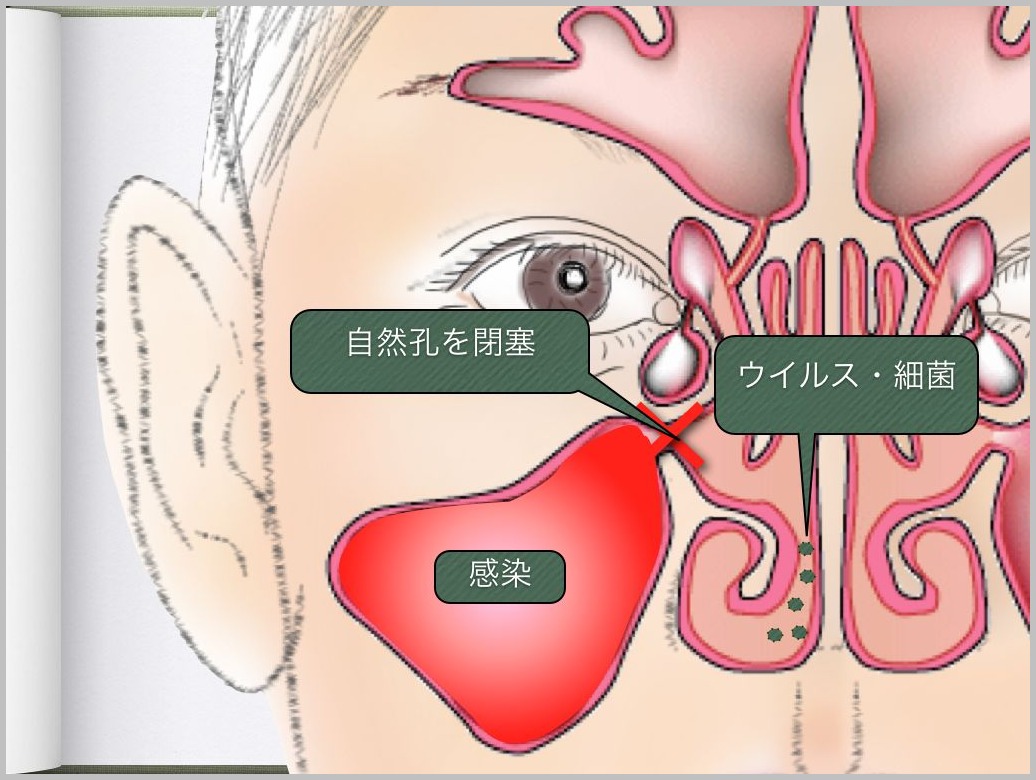
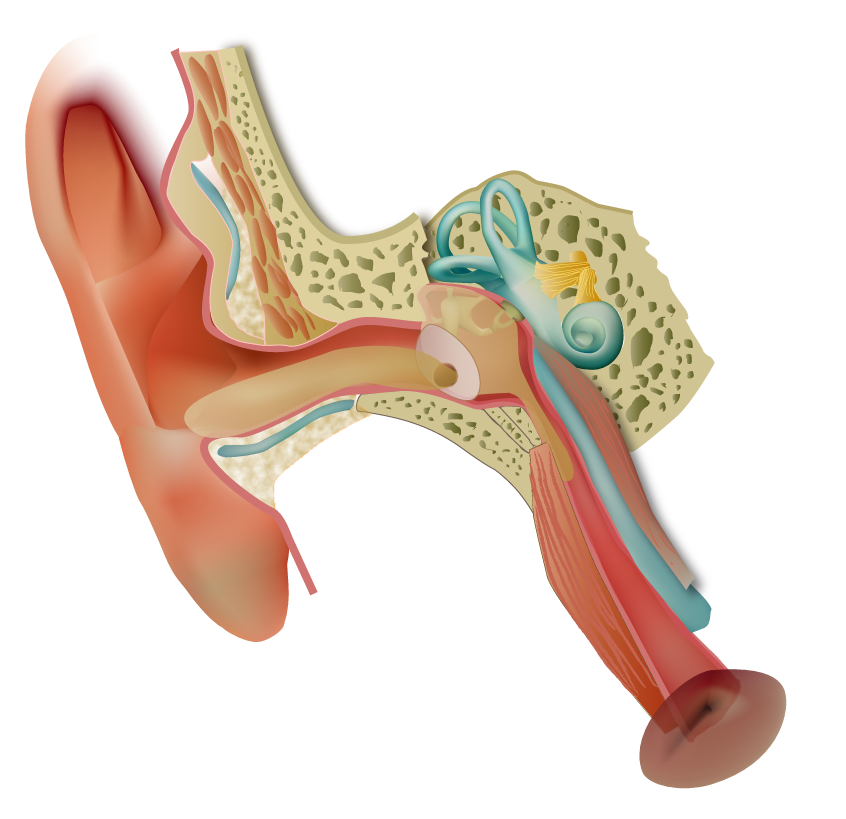
聴覚過敏とは?
聴覚過敏とは、日常の環境音などが過度に大きく聞こえる症状で、不快感を伴います。
特に不快感を起こしやすい音の種類は?
すべての音に過敏に反応してしまうという方よりも、ある特定の音がうるさく聞こえるという方の方が多いです。特に多い音の種類としては、食器がぶつかる音、金属音、TVの音などが多いようです。
原因になる病気は?
耳の病気では、急性低音障害型感音難聴、突発性難聴、メニエール病などの内耳性難聴の一つの症状であることもありますし、明かな難聴を伴わない、原因不明のものもあります。耳以外の原因としては、抑うつ状態などがあります。
耳鳴りとの関連は?
耳鳴りも伴うことが多いといわれています。
リクルートメント現象(補充現象)との関連は?
内耳性難聴ではリクルートメント現象(補充現象)といって、音の大きさの変化に敏感になります。内耳の有毛細胞の障害で起こると考えられている現象です。これが聴覚過敏の原因と考えられるのが理にかなっていると、一見すると思われるのですが、必ずしもリクルートメント現象があれば聴覚過敏があるわけではないですし、逆に聴覚過敏があるとリクルートメント現象が必ずあるというわけでもないのです。
聴覚過敏は、内耳のみならず脳の働きも関係している可能性が高いと思われます。
治療は?
難聴を伴う聴覚過敏、特に急性低音障害型感音難聴やメニエール病、突発性難聴に対してはまずは原因疾患の治療を行います。ただし、聴力が改善した後、あるいは固定した状態で聴覚過敏だけが残る場合の治療は、まだ確立されたものがありません。耳鳴り同様、音響療法とカウンセリングが有効という医師もいます。
耳栓を使用される方も多いようですが、聴覚過敏に耳栓が有効かどうかの研究は、あまりないようです。耳栓にもある特定の周波数を抑えるものがあり、これが有効である可能性はあります。
================================================
ブログランキングに参加しています!
宜しければご協力を!
(アイコンをクリックするとランキングのページにジャンプします。
そしてなんと!耳鼻科医に10ポイントが入ります!!)
=================================
聴覚過敏とは、日常の環境音などが過度に大きく聞こえる症状で、不快感を伴います。
特に不快感を起こしやすい音の種類は?
すべての音に過敏に反応してしまうという方よりも、ある特定の音がうるさく聞こえるという方の方が多いです。特に多い音の種類としては、食器がぶつかる音、金属音、TVの音などが多いようです。
原因になる病気は?
耳の病気では、急性低音障害型感音難聴、突発性難聴、メニエール病などの内耳性難聴の一つの症状であることもありますし、明かな難聴を伴わない、原因不明のものもあります。耳以外の原因としては、抑うつ状態などがあります。
耳鳴りとの関連は?
耳鳴りも伴うことが多いといわれています。
リクルートメント現象(補充現象)との関連は?
内耳性難聴ではリクルートメント現象(補充現象)といって、音の大きさの変化に敏感になります。内耳の有毛細胞の障害で起こると考えられている現象です。これが聴覚過敏の原因と考えられるのが理にかなっていると、一見すると思われるのですが、必ずしもリクルートメント現象があれば聴覚過敏があるわけではないですし、逆に聴覚過敏があるとリクルートメント現象が必ずあるというわけでもないのです。
聴覚過敏は、内耳のみならず脳の働きも関係している可能性が高いと思われます。
治療は?
難聴を伴う聴覚過敏、特に急性低音障害型感音難聴やメニエール病、突発性難聴に対してはまずは原因疾患の治療を行います。ただし、聴力が改善した後、あるいは固定した状態で聴覚過敏だけが残る場合の治療は、まだ確立されたものがありません。耳鳴り同様、音響療法とカウンセリングが有効という医師もいます。
耳栓を使用される方も多いようですが、聴覚過敏に耳栓が有効かどうかの研究は、あまりないようです。耳栓にもある特定の周波数を抑えるものがあり、これが有効である可能性はあります。
================================================
ブログランキングに参加しています!
宜しければご協力を!
(アイコンをクリックするとランキングのページにジャンプします。
そしてなんと!耳鼻科医に10ポイントが入ります!!)
=================================